緑内障とは
眼圧が高いことにより視神経が障害を受け、視野狭窄や視野欠損をおこし、失明に至ることもあるのが緑内障です。日本では中途失明の原因としてもっとも多い疾患です。加齢により発症の危険性は増加し、40歳以上では有病率が5%といわれています。
見える範囲は少しずつ狭くなっていきます。一般的にかなり進行するまで自覚症状はほとんどありません。また、必ずしも両目とも同じように進行するわけではなく、とくに片方の目に大きな視野欠損があっても、もう一方の目の情報で脳が視覚を補ってしまうため、自分で早めに気づくことは難しい病気です。
一度失ってしまった視野の回復は難しく、進んでしまうと失明もあり得ますが、早い段階でみつけ治療を行えば、視力低下も自覚もなく過ごすことができ、どの時点で発見し治療を行えるかで経過がかなり違ってくるため、早期発見、早期治療がとても大切です。40歳以降の方では自覚がなくても少なくとも年に1度は眼科検診で目の健康を確認されることをお勧めします。
緑内障の症状

少しずつ視野が狭くなってくるのですが、その進行は遅く、また片目ごとのケースもあるため、かなり進行するまで自覚症状を感じる患者さんが少ないのも特徴のひとつです。
また、中高年の方に多いことも特徴のひとつですので、できるかぎり定期的な眼科検診を受けることが、目の健康をまもるためにも有益です。
また、健康診断やドッグの眼底検査で視神経乳頭陥凹拡大や神経線維層欠損という異常は緑内障を疑う所見ですので、症状がなくても必ず緑内障の検査(視野検査など)を受けるようにしてください。
急性緑内障発作
急激に眼圧が高度に上昇することで、視神経に大きなダメージを与える発作です。状況次第では、数時間で失明に至るおそれもあります。激しい目の痛みと充血、視力低下とともに、頭痛や吐き気、嘔吐などを伴うことがあり、風邪やくも膜下出血などの脳の病気を疑い、内科や脳外科を受診し、結果、目の治療に遅れが出てしまうこともあります。
発作をおこした場合、早急に眼圧を下げる治療を行う必要があります。即効性のある薬剤の投与、点滴などで発作的症状を抑制し、眼圧が十分に下がったところで虹彩に穴をあけるレーザー治療(レーザー虹彩切開術)か白内障手術を行います。緑内障なのに白内障手術?と思われるかもしれませんが、水晶体の膨化により虹彩のつけ根が圧迫され、隅角が閉じてしまうことで急性緑内障発作が起こるため、白内障手術により水晶体を取り除くことはとても有効な治療となります。早期治療も大切ですが、急性緑内障発作を起こしてしまうと、高度の視力障害を残してしまうことも多いため、予め緑内障発作を起こしやすい目の方は予防の治療を行うことがより重要となります。元々、裸眼視力のよい遠視気味の目の方に多いのですが、房水の存在する前房というスペースや隅角が狭い方は予防的に虹彩切開術か白内障手術を行う方が安全です。また、片方の目の発作を起こした場合、もう一方目にも発作がおこるリスクがあるため、症状の起こっていない目にも予防的な治療を行うことが望まれます。
緑内障の種類と原因
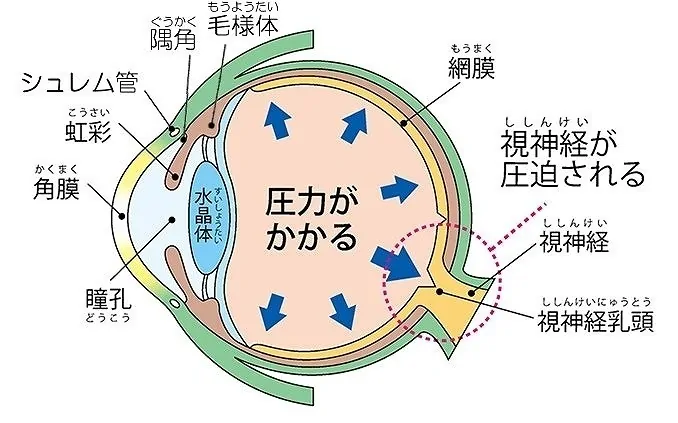
ちなみに眼圧は、角膜と虹彩の間のスペース(前房)を満たしている房水の量で決まります。房水は眼球内を循環し、眼圧を保つとともに角膜や水晶体に栄養を補給しています。房水は毛様体という部分からつねに生成されていて、古い房水は隅角(ぐうかく:虹彩と角膜の間の部分)の奥の繊維柱帯kらシュレム管を通して排水されることによって、眼圧が一定に保たれています。なんらかの原因でこの房水の産生と排出のバランスが崩れ、供給過多になってしまうことで眼圧が上昇し、緑内障を引き起こします。
眼圧上昇の原因別に、「原発緑内障」「発達緑内障」「続発緑内障」などに分けられています。原発緑内障と続発緑内障はさらに開放隅角緑内障、閉塞隅角緑内障に分けられます。
原発開放隅角緑内障
房水を排出するときのフィルターにあたる繊維柱帯が目詰まりしてしまうことによって眼圧が上昇するタイプです。進行は非常にゆっくりとしていることが特徴です。
正常眼圧緑内障
眼圧の正常範囲は10~21㎜Hgとされています。眼圧がこの範囲内であるのに緑内障の症状を起こす人がいます。これを正常眼圧緑内障といい、開放隅角緑内障のひとつとされています。原因としては、平均より眼圧への耐性が低いことなどが考えられています。日本人の緑内障患者の7割がこのタイプだといわれています。
原発閉塞角緑内障
隅角が狭くなってしまうことで房水の排水に支障を来し、眼圧が上昇するのがこのタイプです。
発達緑内障
生まれついて房水のバランスシステムが未発達であることが原因でおこる緑内障です。
続発性緑内障
外傷や炎症、角膜の病気、網膜剥離などの目の疾患の影響で眼圧の上昇が起こったり、ステロイド点眼薬の副作用として同様の症状が起こるタイプです。
血管新生緑内障
糖尿病網膜症や網膜中心静脈閉塞症などの虚血性疾患で、その虚血を改善しようとする体の働きにより、隅角にあたらしい血管(新生血管)が作られ線維柱帯が詰まり房水の流れが悪くなり眼圧の上昇をきたす緑内障です。眼圧のコントロールに難渋するケースが多いですが、原疾患(元々の病気)の治療がまず大切です。
高眼圧症
眼圧が21mmHg以上と高値であっても視野の異常をきたしていない状態です。緑内障ではないため、通常は治療の必要はありませんが、高眼圧症は緑内障発症のリスクがあり、定期的な経過観察が必要に
狭隅角症
視野の異常はなく緑内障は認めていないものの、隅角が狭く何かの拍子に眼圧が急激に上昇してしまう急性緑内障発症のリスクのある状態です。レーザー治療や白内障手術による予防的な治療が望まれます。また、お腹の痛み止めのブスコパンや風邪薬、抗不安薬など抗コリン作用を持つ薬剤は狭隅角症(や閉塞隅角緑内障)の方では急性緑内障発作を誘発する恐れがあり注意が必要です。
緑内障の検査
眼圧検査
眼圧の測定は緑内障の治療効果を判断する主要な指標となります。検査としては目の表面に空気を射出して測定する方法と、直接目に器具を接触させて測定する方法があります。
眼底検査
目の内側には網膜という光を感じる大切な膜があり、この網膜が集まり視神経という目の神経を作ります。この視神経が目から出る部分が丸く見えるため視神経乳頭といわれます。視神経乳頭は内部が若干くぼんでおり、そのくぼみを視神経乳頭陥凹と呼びます。緑内障では視神経に障害が起こるため、この視神経乳頭陥凹が大きくなったり、視神経乳頭部に出血を起こすのが特徴です。また、視神経からつながる網膜も薄くなるため、層状に網膜神経線維層が欠ける所見(網膜神経線維層欠損NFLD)がみられます。
視野検査
視野が欠ける(視野欠損)、視野が狭くなる(視野狭窄)というと視野が暗くなるイメージを思い浮かべるかもしれませんが、緑内障での視野障害、特に初期から中期は部分的にかすんで見えにくくなることが多いです。視野が欠けるといっても黒く抜ける訳ではなく、光の感度が落ちて見えにくい部分が現れます。しかも初期から中期の緑内障では、この視野異常に自覚的に気づく方は多くはありません。そのため、視野に欠損があるかどうか、視野の欠損が進んでいるかどうかをみるために視野検査がとても重要になります。
視野検査では目の位置を動かさない状態で、目の前に現れる光の点を認識できたらボタンを押す検査で、色々な場所に出る大きさや明るさが異なる様々な光で視野の感度を測定します。これによって緑内障有無や進行程度を確認することができます。
OCT(光干渉断層)検査
視神経乳頭陥凹や網膜の厚さを光干渉波により立体的に評価する検査です。視神経乳頭のくぼみや網膜のどの部分がどれだけ薄くなっているかを数字で評価することで緑内障の診断や治療の効果を判定する指標の一つになるとても有用な検査です。
緑内障の治療
緑内障の治療で唯一エビデンス(データ上の根拠)があるものは眼圧を下げることです。緑内障は神経の障害により起こるため、一度出てしまった視野の欠けを元に戻すことはできません。そのため、緑内障の治療はそれ以上悪化させない進行予防が目標になります。この進行予防の効果が明らかなのが眼圧を下げることです。
どの程度眼圧を下げればよいかは、実はすぐには分かりません。初期治療では20%程度下げることが望ましいとされており、まず20%程度の眼圧下降を目標にしますが、実際には視野の進行がない程度まで眼圧を下げることが必要になります。そのため、定期的に視野検査を行い、視野欠損が進んでいないかどうかを確認しながら、もし、視野欠損が進行していれば、更に眼圧を下げることが大切になります。
眼圧をどう下げる方法としては、まずは、点眼薬による治療を行います。現在、点眼薬は、様々なものがありますが、大きく分けて房水の産生を抑制するもの(β遮断薬、炭酸脱水酵素阻害薬、α2刺激薬など)と、排出を促進するもの(プロスタグランジン関連薬、ROCK阻害薬など)があります。効果を見ながら、いくつかのタイプの点眼薬を併用することがあります。通常、1種類の点眼薬から治療を始め、眼圧の下がり方と視野障害の進行の有無をみながら、必要があれば他のタイプの点眼を追加し、目標の眼圧の値へ到達させ維持します。場合によっては3〜4種類も点眼薬を使わなくてはいけないこともあり、点眼薬を減らしたい場合や使用可能な点眼薬を全て使っても目標の眼圧が得られない場合は点眼薬以外の治療を検討することになります。これにはレーザー治療と手術があります。どちらも房水の流れをよくすることで眼圧を下げる治療で、それぞれメリット、デメリットがありますが、点眼治療で効果が得られないときには、このような治療で緑内障の進行を止めることも重要です。
緑内障のレーザー手術
点眼薬治療で効果が十分な効果が得られないときや、薬物アレルギーや副作用などで点眼薬治療を継続できないときはレーザーによる治療を検討します。
レーザー虹彩切開術(LI)
急性緑内障発作をおこしたとき、または発作をおこす可能性が高いときには、レーザー光で虹彩の端にあたる虹彩根部に小さな穴を開けることで、新たな房水の排出口を確保します。施術時間はおよそ5分程度で痛みもありません。(開放隅角型の緑内障には治療効果がなく行いません)
選択的レーザー線維柱帯形成術(SLT)
点眼治療で思ったような効果が得られない、また副作用やアレルギーによって点眼治療が継続できないことがあります。こうした場合に有効な選択肢のひとつとしてSLT(選択的レーザー繊維柱帯形成術)というレーザー治療があります。
SLTでは、低出力のレーザーを線維柱帯(房水を排出する際のフィルターの役割をはたす部分)に照射し、細胞を活性化して線維柱帯の働きを再生させることで、房水の排出を促進します。
この方式は周辺の組織へダメージを与えることがほとんどなく、繰り返しの施術も可能です。すぐに眼圧が下がるものではなく、通常、眼圧が下がり落ち着くには1ヶ月程度かかります。ただ、SLTは必ず眼圧を下げる訳ではなく、有効例は約80%でまったく有効性が認められないケースが約20%とされています。
しかし、薬があわない方にとっては、観血手術(切開して病変部を露出する手術)を避けることもでき非常に安全で有効性の高い治療の選択肢になります。SLTの治療費用は3割負担の方で約30,000円になりますが、緑内障の点眼薬は通常、ずっと使い続ける必要があり点眼薬代も高額になり、長期的な点では経済的なメリットもあるかと考えます。
緑内障の手術
線維柱帯切除術(トラベクレクトミー)
角膜(黒目)の上端部分で結膜(白目)と強膜(眼球の壁)を切開し、線維柱帯を切除し、房水が結膜の下に貯まるような水の通り道(バイパス)を作る手術で眼圧を低げる効果の非常に高い方法です。強膜は角膜側をそのままにフラップ状に切開しますが、線維柱帯を切除し房水の流れができた後に、強膜は細い糸で縫合し蓋を閉めた状態で結膜をしっかり縫って手術は終わりになります。しかし、眼圧の調整は手術の後が重要で結膜の下への房水の溜まり(濾過胞)と眼圧の値をみながら、必要に応じてレーザーで強膜フラップの糸を切り、房水の流れ具合を調整し眼圧のコントロールを行います。切除した線維柱帯がまた閉じてしまうこともあるため、切開による房水のバイパスづくりの代わりにExpressと呼ばれるステンレス製の管を埋め込む場合もあります。
トラベクレクトミーは、術後のバイパスのコントロールが非常にデリケートな手術です。とくに施術後1週間ほどは頻繁に通院し、眼圧や濾過胞の調整を行う必要があります。
その後の管理にも注意が必要で、白内障手術に比べると通院回数も増えます。最も気をつけなければならないのが感染症です。目の壁を切開し結膜下と眼内の交通を作るため、細菌が目の中に侵入しやすく炎症を起こすリスクが約1%といわれています。初期であれば濾過胞だけにとどまる炎症で点眼薬などで改善する場合もありますが、もっと目の中にまで細菌が広がってしまうと眼内炎というひどい炎症を起こし高度の視力障害を残してしまう可能性があり、術後に充血、目やに、視力の低下を感じた際は早めの受診が必要です。また、乱視が強くなったり、眼圧が下がりすぎてしまい黄斑部の異常(低眼圧黄斑症)を来すこともデメリットとして存在します。進行した緑内障では手術自体の侵襲で視野障害が進行してしまう場合も当然あります。緑内障の手術は失われた視野を回復させる手術ではありませんし、それなりのデメリットもあり、なるべくならしないに越したことはありませんが、眼圧低下効果は非常に高いだけに、病状にあわせた手術適応の検討が必要です。
なお、当院では日帰り手術で対応可能です
線維柱帯切開術(トラベクロトミー)
房水が流れ出る線維柱帯を目の内側から切開し房水の流れを改善し眼圧を下げる手術です。線維柱帯切除術よりは眼圧の下降の程度は少ないとされていますが、結膜下と前房の直接の交通を作る訳ではないので、線維柱帯切除術と比べると感染症のリスクはずっと低くなります。主な合併症としては線維柱帯を切開する際に出血(前房出血)を起こす可能性があります。白内障の手術と同時に行うこともあります。
iStent(アイステント)
iStentとは、緑内障のある方の白内障手術の際に眼圧を下げることを目的に、房水の流れ出る線維柱帯に挿入する大きさ1mmほどの小さなチタン製のL字型の筒状の器具(ステント)です。iStentを挿入する手技は白内障手術で作る切開創から挿入でき、時間も白内障手術にプラス5分程度であるため、少ない侵襲で眼圧の下降が得られ、術後に緑内障の点眼薬を減らすことも十分可能になります。全ての緑内障が適応になる訳ではなく開放隅角型の緑内障が適応になります。