今日は一日外来で、手術の申し込みは、白内障4人、眼瞼下垂1人、霰粒腫1人(18歳女の子)でした。
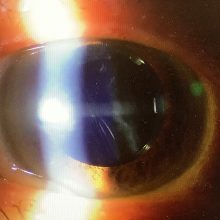
先週、右眼の白内障の手術を受けていただいた60代前半の女性の患者さんは、元々、視力の低下の自覚はほとんどないものの、狭隅角で急性緑内障発作を起こすリスクのある眼であったため、緑内障発作予防の目的で手術を行いました。手術自体は問題なく終わり、ピントを遠方めに合わせ遠方の裸眼視力も術前より改善し経過は問題なく思ましたが、『前より近くが見えなくなってしまった』と言われました。
この方のように緑内障発作予防の白内障の手術で時より問題になるのが、『手術の前より見えにくい』と感じる場合があることかと思います。
緑内障発作を起こしやすい眼は標準より眼の長さが短かい“短眼軸眼”の遠視で裸眼の遠方視力がよいことが多く、術後の裸眼遠方視力が落ちることで見えにくくなったと感じることや、白内障自体は進んでいない状況での手術になると、多焦点レンズではコントラストの低下、単焦点レンズでは調節力の低下が見えにくいと感じる原因となることがあります。
この患者さんの場合、遠方の視力よりは近方が見えにくいことが困るということで、次回の左眼は右より近めに合わせる方針としましたが、とは言っても、完全に近方に合わせてしまうと、遠方の視力の下がり方と左右差が問題となってしまうこともあるため、右眼を使いコンタクトレンズでピントを段階的に近くした時の見え方を試してもらうシミュレーションをして、どの程度まで近方に合わせれば困らなそうか、遠方の視力が下がってもよさそうか、左右差が許容できそうかで、目標の屈折度数を設定させていただきました。
緑内障発作予防の白内障手術は、術前の視力がよく調節力の残った眼では術後の見え方の設定が難しい面はありますが、あくまでも緑内障発作の予防が第一の目標ということをご理解いただいて手術に臨むことと、何かを犠牲にしなければならず、何を優先するかをはっきりさせてレンズを選ぶとよいかと思います。